急性心肌梗死后,可能会导致一系列其他疾病,医学上称为“并发症”。
心力衰竭
通常出现于大面积心肌梗死者,由于心肌受损影响了心脏功能(主要是收缩功能),可能出现心力衰竭的表现。患者的表现可以很轻微,仅是呼吸变快或者在平卧时咳嗽、咳白色泡沫稀痰,也可以很重,例如呼吸非常困难,必须坐着呼吸,咳粉红色泡沫痰并且面色苍白、大汗淋漓等。
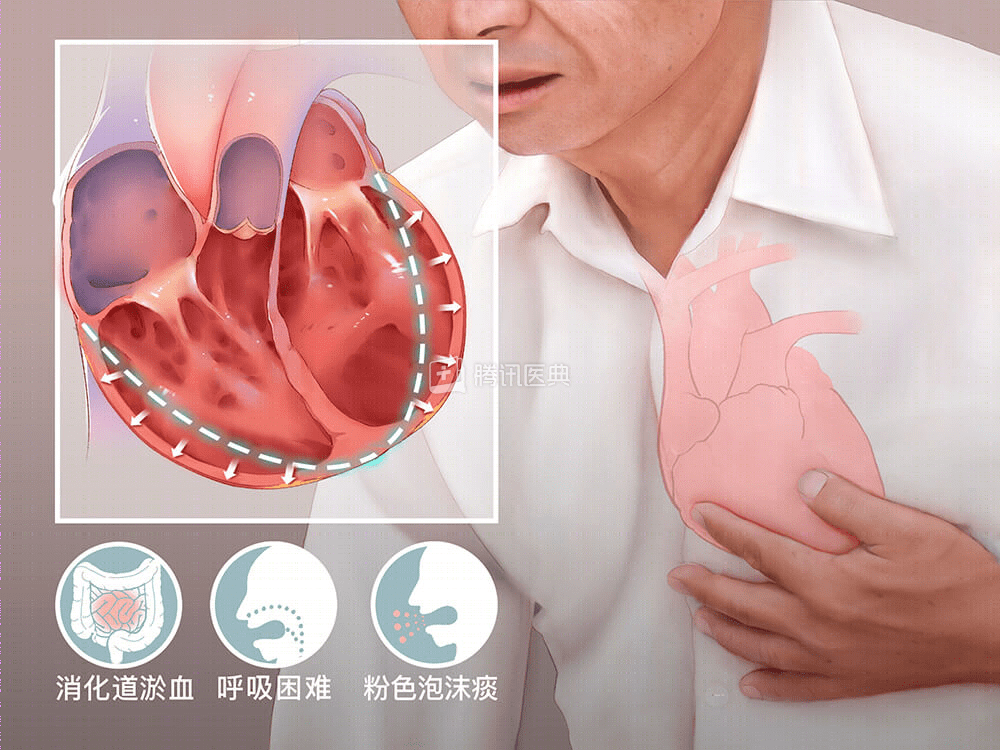
心力衰竭可以在心梗后很快出现,也可以在心梗后数天甚至数周后出现,通过观察症状、查体以及一些辅助检查,例如抽血查脑利钠肽、心脏超声等,明确诊断后,积极的开通血流、药物治疗以及支持治疗一般可以缓解症状。但是,要想长期保持心脏功能,仍然需要依赖规律的药物治疗、康复以及随访。
低血压
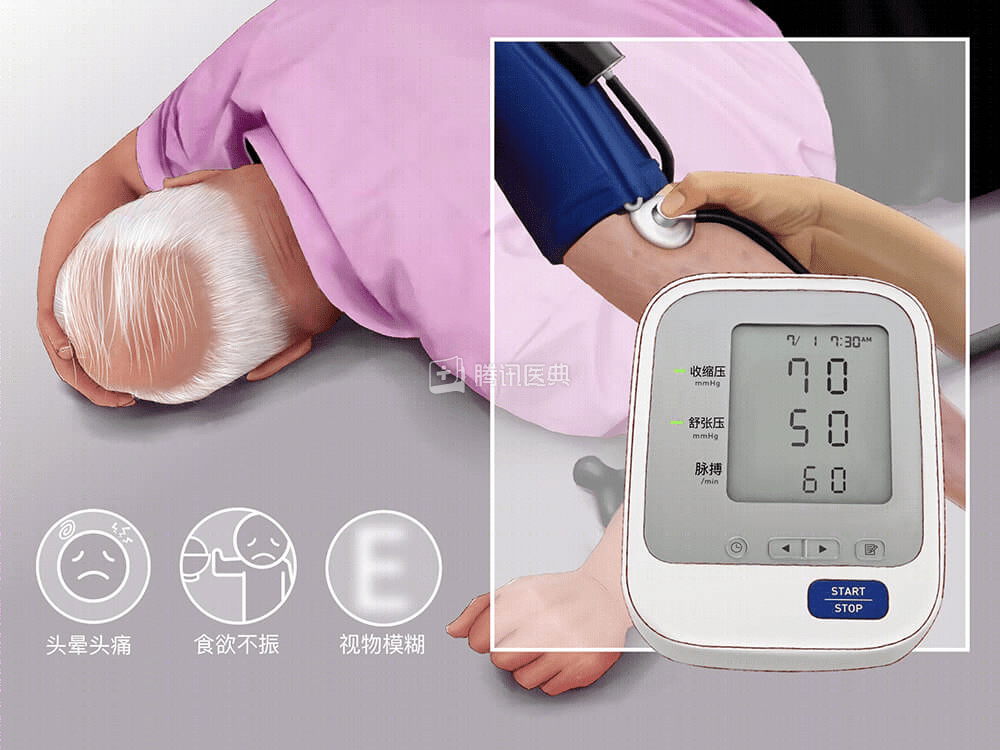
这是急性心肌梗死后早期较常见的并发症,可能加重心肌缺血,还可能影响其他重要器官的血液供应,因此需要紧急处理。
低血压往往由严重的大面积心肌梗死后心脏泵功能衰竭,或者某些部位的心梗影响了心脏在收缩前的容量使其不具备足够的张力而导致。一旦血压监测时发现这种情况,需要交由医生进行专业处理,切勿自行随意服药。
心律失常
缺血的心肌可能发出异常信号,或者阻断心脏正常的信号传导,从而影响心脏跳动的频率和节奏,出现心律失常。严重心律失常也是导致心肌梗死患者死亡的最主要原因之一。
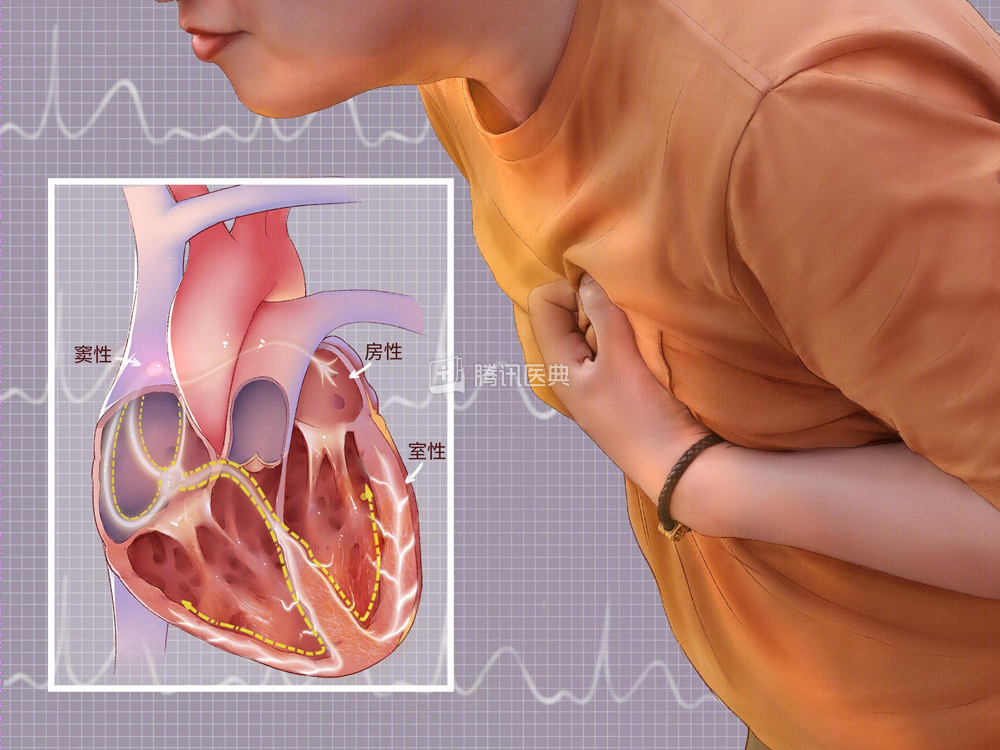
心梗后,无论是急性期、手术或药物治疗后,还是恢复期,都可能出现各种心律失常,如室性、室上性、快速的及缓慢的。因此,心肌梗死急性期患者需要在监护病房持续接受心电监测,一旦发现严重心律失常,医生会根据当时的情况及时处理。
休克
出现休克(即医生所说的心源性休克),多数情况下是由于大面积心肌梗死影响了心脏的泵血功能,还可能是由于心脏出现了穿孔等一些结构上的破坏影响了功能。患者常表现为神志模糊、皮肤湿冷苍白、四肢冰冷、少尿、呼吸困难等。
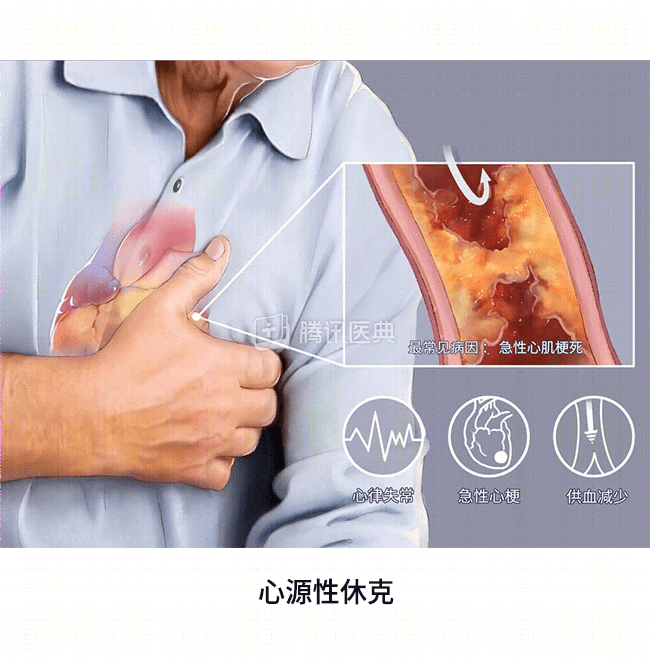
一旦出现严重低血压伴随上述组织灌注严重受损的症状,医生会积极给予血流动力学支持,例如给予血管活性药物,采用主动脉内球囊反搏(IABP)、体外膜肺氧合(ECMO)等设备治疗,同时会尽早完成冠脉血管的开通,以纠正休克状态。
心脏结构破坏
缺血的心肌会异常薄弱,可能发生心脏穿孔,一般发生在心肌梗死后的 1 周内。室间隔穿孔后往往结局不良,多出现于没能接受早期开通血管治疗的患者,老年女性及低体重者多见,医生在进行积极血流动力学维持的同时会进行多学科评估,外科修补手术和介入手术封堵是主要的治疗方法。
缺血心肌还可能像吹泡泡糖一样,在心脏收缩时向外凸,舒张时向内凹,与其他心肌运动方向相反,这会大大减弱心脏的收缩效率,称为室壁瘤,可能会造成心力衰竭、严重的心律失常等。术后心电图(有持续 ST 段抬高)、超声心动图检查有助于发现和诊断室壁瘤,医生会建议定期复查,必要时可能进行介入手术或外科手术。
心脏中影响心脏瓣膜开关的肌肉(乳头肌)也可能受到影响而断裂,这会导致血液反向流动,从而加重血液在身体其他器官的淤积,加重心力衰竭,最终可能出现严重呼吸困难、咳嗽咳痰和血氧含量不足等。医生通过听诊(听到有新出现的心脏杂音)或者超声心动图检查,可以发现和诊断乳头肌功能失调及腱索断裂。目前治疗主要依赖于外科手术,未来介入治疗也可能成为一种选择。
血栓栓塞
心肌梗死后,心脏内的血流方向混乱,容易在心腔内形成血栓。血栓脱落后随血液流动,可能导致其他器官的血管栓塞,出现相应表现。心梗后心脏扩大、室壁瘤会明显增加左心室内出现血栓的风险,超声心动图可以早期发现血栓的迹象。医生会积极进行抗凝治疗,这有助于减少血栓形成以及栓塞风险。
心包积液、心包炎
心肌梗死面积较大或者出现心力衰竭的患者,可能出现心包积液或心包炎。这些患者可能有持续的胸痛,疼痛常向两侧肩胛区域放射,并且随着呼吸和姿势的变化,疼痛程度会有所变化。
大多数心梗后心包炎是自限性的,也就是说,一般可以自行痊愈,但如果症状明显,医生会考虑予以秋水仙碱、激素和非甾体抗炎药等治疗,后两者在心梗早期使用可能影响心肌修复,因此医生在治疗的同时会进行严密监测。如果心包积液的量很大,一般会进行心包穿刺抽出积液。
心肌梗死急性期经救治后,医生仍会密切观察一段时间,以便及时发现可能出现的并发症,并予以相应处理。在此期间如有不适,应及时告知医护人员,以便得到相应处理。