髓母细胞瘤是儿童最常见的中枢神经系统恶性肿瘤,多发于 5~10 岁儿童,占所有儿童颅内肿瘤的 25%。目前,髓母细胞瘤的标准治疗策略是手术 + 全脑全脊髓放疗 + 放疗后辅助化疗[1]。
然而,髓母细胞瘤的幸存者却经常发生严重的治疗相关不良反应,如认知障碍、听力减弱、激素分泌减少、第二种肿瘤发生率增加以及心、肺、甲状腺、脊椎、生殖器官等的损害,从而导致患儿的生存质量下降[2]。因此,科学家们仍在寻找既能有效治疗髓母细胞瘤,又能减少不良反应的方法。他们发现,质子放疗或许能担此重任。
质子放疗如何发挥作用?
质子是正 1 价的氢原子核。使用高能加速器将质子加速到光速的 70%~80%,然后把质子引入到需要治疗的肿瘤部位,在计算机的控制下精准攻击肿瘤,这种治疗方法就是质子放疗。那么,质子放疗跟传统的光子放疗有什么区别呢?
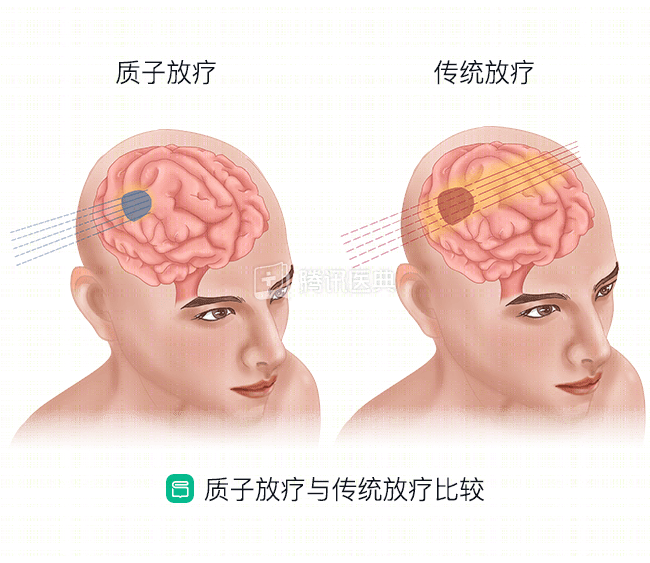
传统的光子放疗通过高能射线来杀伤肿瘤,但射线射出后能量是逐渐减弱的,即射线穿过皮肤时的能量是最强的,随后能量衰减,到达肿瘤时能量已经减少。这样不仅无法将最强的能量用来杀伤肿瘤,还容易损伤肿瘤周围的正常组织。
而质子放疗的一个特点就是特征性剂量分布。高速质子在穿透皮肤和组织时只损耗小部分总能量,到达肿瘤部位后才释放出剩余的大部分能量。这样在治疗的时候,就能将大部分能量聚集于肿瘤部位,更精确地消灭肿瘤;同时肿瘤周围组织的受照剂量减少,损伤也相应降低。
质子放疗最初用于治疗难以进行外科手术的神经系统肿瘤,后来也开始用于儿童肿瘤的治疗,以保证儿童的远期生存质量和生长发育。既然质子放疗的理论疗效看起来不错,那么在实际治疗中它的表现如何呢?
质子放疗的毒性比传统光子放疗更小[3]!
2016 年,一项 II 期临床研究发表了结果,肯定了质子放疗治疗小儿髓母细胞瘤的疗效,并证明它的毒性较传统光子放疗小。
研究中共有 59 名小儿髓母细胞瘤或松果体母细胞瘤患者(5.5 岁到 9.9 岁)接受了质子放疗。结果显示,患儿的 3 年无进展生存率为 83%,5 年无进展生存率为 80%,到了接受质子放疗后第 7 年,无进展生存率仍有 75%。而总生存率也不低,其中 5 年总生存率为 83%,7 年总生存率能达到 81%。
研究人员使用质子放疗进行试验的其中一个目的就是探索它的不良反应。研究发现,质子放疗后会出现一些急性毒性反应,例如脱发、疲劳、厌食、恶心、呕吐、放射性皮炎等。不过这些不良反应多为 1~2 级,不算特别严重。
接受质子放疗后可评估的 45 名患儿中,有 4 名(9%)发生了 3~4 级的耳毒性不良反应;而神经内分泌不足的 5 年发生率为 55%,其中生长激素的缺乏最常见。质子放疗依然会对听力、内分泌有影响,但是相比传统的光子放疗仍然存在一定优势,能够降低一些(但不是全部)辐射相关的晚期内分泌异常的风险[4]。
放疗可能会影响患儿大脑发育,因此,研究为质子放疗后的患儿每年进行智商测试,以评估质子放疗对神经认知方面的影响。结果显示,在中位随访 5.2 年期间,患儿的全智商每年下降约 1.5 分,智商损失率低于传统的光子放疗[5]。
另外,令人振奋的是,研究中没有患儿在接受质子放疗后出现心、肺、胃肠道的迟发不良反应。而在以往的研究中,若长期接受传统的光子放疗,出现限制性肺疾病的概率是 24%~50%[6][7]。
总的来说,质子放疗治疗小儿髓母细胞瘤,疗效不错,而不良反应较传统光子放疗更轻,可以作为光子放疗的替代疗法。
结语
质子放疗的疗效是明确的,它的特征性剂量分布成为它的强力优势。不过,质子放疗的装置十分昂贵,并需建设独立的治疗中心才能运行这种疗法,因此,国内能接收患者的质子放疗中心还很少;而质子放疗的费用也很高,经济因素束缚了很多患者家庭的治疗选择。目前,国内已有更多的质子放疗中心正在建设,相信它们能为国内更多患者带来福音。
参考文献 共 7 篇
[1] 中国抗癌协会小儿肿瘤专业委员会.儿童髓母细胞瘤多学科诊疗专家共识[J].中国小儿血液与肿瘤杂志, 2018, 23(4):169-174.